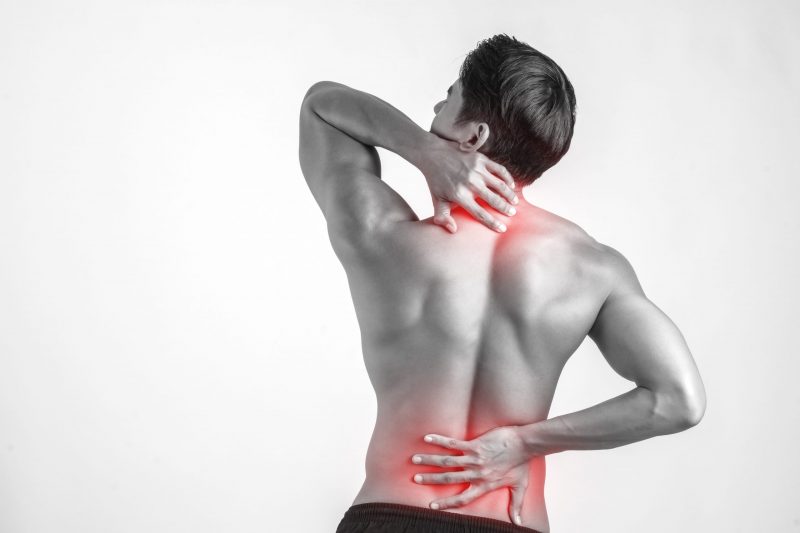
En el mes del Dolor, especialistas advierten sobre la relevancia de la prevención y rehabilitación de enfermos que requirieron ventilación mecánica en unidades de paciente crítico, factores que inciden en mitigar el riesgo de lesiones que pueden derivar en dolor crónico.
Octubre 2020.- Se estima que 1 de cada 5 pacientes infectados por COVID-19 llega a una Unidad de Cuidados Intensivos (UCI), lo que corresponde al 20% de los casos. En estas unidades, algunos de estos pacientes requieren estadía prolongada y permanecen conectados a distintos dispositivos de soporte vital, para enfrentar la enfermedad crítica.
Darío Niccodemi (57) estuvo 68 días hospitalizado en la ex Posta Central producto de la enfermedad por coronavirus, que le ocasionó una neumonía y un edema pulmonar, asociado a un problema renal, alza de azúcar y una hipertensión arterial. Recuerda que el 21 de mayo lo ingresaron a la Unidad de Cuidados Intensivos donde fue intubado y requirió la sedación por más de 30 días. “Durante ese período hubo una semana en que no sabían si vivía o no”, asegura.
A su juicio, fue el deporte y una buena condición física lo que lo ayudó a sobrevivir. “Yo hasta un par de días antes de caer hospitalizado estaba haciendo una hora y media de entrenamiento para competir en campeonatos laborales de ciclismo, entonces estaba físicamente bastante fuerte”, comenta.
Pero su drama no terminó cuando salió del coma. Junto con la desorientación habitual con la que despiertan estos pacientes, también se hizo presente el dolor, principalmente en sus articulaciones. “Una vez que desperté, luego de treinta y tantos días sin movimiento, sentía dolor en las piernas, los brazos, las manos. Tenía los dedos tiesos y todo con dolor. De a poco y con trabajo de los kinesiólogos y con medicamentos pude ir mejorando paulatinamente”, relata Darío.
Producto del prolongado reposo, se atrofia la musculatura y los terminales nerviosos se comprimen. Así lo explica la fisiatra Carolina Rivera, presidenta de la Sociedad Chilena de Medicina Física y Rehabilitación, jefe de Servicio de Medicina Física y Rehabilitación de Hospital de Urgencia Asistencia Pública y especialista de la Clínica Alemana: “El dolor, en general, se da en los pacientes críticos, pero hemos visto en esta pandemia que tenemos bastantes pacientes con esta patología”, advierte. Y añade que esta condición se da porque “el dolor es multifactorial. No solo vemos dolor neuropático. Muchas veces los pacientes también tienen dolor somático asociado por ejemplo con contractura muscular, por la misma falta de músculo que se genera”.
La profesional afirma que cuando los pacientes críticos se mantienen con sedación profunda y bloqueo neuromuscular, para asegurar un buen acople a la ventilación mecánica, es necesario que un tercero los posicione de una forma adecuada. “Con ese posicionamiento uno evita que se compriman ciertas estructuras que -de comprimirse- pueden generar dolor. Sin embargo, una mínima compresión de un fascículo nervioso puede generar alteraciones importantes en los nervios periféricos”, señala.
Otra de las causas de este tipo de dolor, menciona la fisiatra, tiene relación con un eventual factor neurotrópico del COVID. “No tenemos tampoco mucha claridad todavía si es que genera alteración de la microcirculación del nervio propiamente tal, lo que también puede afectar las neuronas”, precisa. También, añade, “hay algunos fármacos, como la hidroxicloroquina, que se ocuparon en algún momento u otros fármacos usados para modificar la severidad de la enfermedad, que también pueden generar dolor neuropático”.
A esto se suma una serie de estímulos dolorosos a los que son sometidos los enfermos en las unidades de pacientes críticos, como punciones venosas, punciones arteriales o instalaciones de catéter, que generan sensibilización central del paciente y dolor crónico.
“Las secuelas cognitivas y psicológicas sabemos que también inciden en el dolor. Si tenemos trastornos del sueño, de estrés post traumático y angustia, claramente va a incidir en el dolor y el dolor va a interferir en el ánimo, entonces se da un círculo vicioso”, aclara Rivera.
PREVENCIÓN Y REHABILITACIÓN
Según un estudio de la Asociación Chilena para el Estudio del Dolor (ACHED) 1 de cada 3 personas presenta dolor crónico. Situación similar a la que se da en centros de referencia como en el Hospital de Urgencia Asistencia Pública, donde la misma relación se observa entre los pacientes dados de alta tras su paso por la UCI.
“Esto que está pasando con los pacientes no COVID, lo vemos en los pacientes con COVID”, dice la doctora Rivera. “Tengo pacientes que se fueron de alta por COVID-19 en mayo, o sea llevamos tres meses de alta y todavía siguen con dolor. Entonces se trata de un dolor en vías de cronificación”, agrega.
Si bien existen Unidades de Dolor para atender de forma integral a estos pacientes, a juicio de la especialista “el dolor es un síntoma que es subvalorado, no se trata como se debiese tratar en forma adecuada”.
En esa línea, la doctora María Lorena Oyanadel, fisiatra de la Unidad de Dolor del Hospital Clínico San Borja Arriarán y secretaria de la Asociación Chilena para el Estudio del Dolor (ACHED), plantea que para la recuperación de estos pacientes es fundamental la prevención y la atención integral que involucre rehabilitación física y manejo farmacológico. “La prevención es básicamente llegar a tiempo y eso significa dejarles medicamento a los pacientes, posicionarlos bien, entregarles el apoyo kinesiológico para que se empiecen a movilizar precozmente, entre otras cosas”, explica.
Según plantea la especialista, estos pacientes además de presentar mucho dolor, también podrían presentar secuelas discapacitantes, con pérdida de fuerza o pérdida de rango. Así lo describe Darío Niccodemi, quien precisa que “esta enfermedad no te permite vivir solo en un primer periodo, no tienes la capacidad como para poder hacer las cosas que estás acostumbrado y requieres de ayuda”.
Gracias a extensas sesiones de kinesiología y uso de medicamentos, ha logrado mejorar su movilidad. “Aún el día de hoy no puedo andar mucho de pie porque el dolor en las articulaciones de la rodilla y el tobillo es muy grande. Pero ya puedo caminar 20 a 30 minutos sin detenerme y estoy más independiente, hoy puedo darme una ducha”, relata.
Fuente: Grupo Etcheberry